Oftalmologista Em Curitiba
CIRURGIAS COMPLEXAS DE RETINA, CATARATA SENIL E PEDIÁTRICA
INDEPENDÊNCIA DO ÓCULOS COM A TROCA DO CRISTALINO E LASER PERSONALIZADO.
EMBAÇAMENTO VISUAL:
A visão turva pode ter várias causas, como erro refrativo ( miopia, hipermetropia, astigmatismo, presbiopia), catarata, doenças da retina. Investigue sempre para evitar complicações.
OLHO SECO:
O ressecamento ocular causa ardência, coceira, irritação e sensação de areia nos olhos. Pode ocorrer por baixa produção de lágrimas ou má qualidade do filme lacrimal, sendo agravado por telas, exposição excessiva ao sol, privação de sono e até menopausa.
DIABETES E A VISÃO:
A diabetes pode afetar a visão, causando retinopatia diabética, edema macular , descolamento de retina e até cegueira. O controle glicêmico rigoroso e exames oftalmológicos de rotina com mapeamento de retina são essenciais para prevenir complicações.
FLASHES DE LUZ (fotopsias) E MOSCAS VOLANTES ( miopsias):
Sensação de clarões no campo visual, sem estímulo externo. Pequenos pontos ou manchas flutuantes na visão, mais visível em fundos claros. Pode ser sinal de descolamento vítreo ou de retina, exigindo avaliação oftalmológica imediata.
CATARATA:
Opacificação de uma parte do olho chamada cristalino. Na maioria das vezes, é relacionado ao envelhecimento. Causa embaçamento visual, alteração da percepção luminosa, diminuição do contraste das cores. Com a cirurgia, melhoramos a visão e conseguimos a independência do óculos.
PRESBIOPIA:
Dificuldade para enxergar de perto. Surge após os 40 anos e exige correção com óculos, lentes de contato ou tratamentos cirurgicos com o laser personalizado ou troca do cristalino.
GLAUCOMA:
Doença do nervo óptico, que na maioria das vezes surge com aumento da pressão intraocular. Relacionada à predisposição genética. No início, é silenciosa, mas é possível ter bom controle da doença com uso de colírios e procedimentos cirúrgicos específicos.
Fernanda Cenovicz
Quem é a Dra Fernanda
Sou Fernanda Cenovicz, médica formada pela Universidade Positivo e oftalmologista pelo Hospital de Olhos do Paraná, com título de especialista reconhecido pelo Conselho Brasileiro de Oftalmologia. Membro titular da Associação Paranaense de Oftalmologia, especializei-me em Catarata, Retina Clínica e Cirúrgica e Vítreo. Também participei de um programa de Post-Graduate em Internal Medicine na Harvard Medical School, com foco em Diabetes e complicações oculares.
Atuo em Curitiba e Ponta Grossa (PR), atendendo catarata senil e pediátrica, descolamento de retina, retinopatias, oclusões vasculares, buraco macular, membrana epirretiniana e pacientes que buscam independência dos óculos.
Realizo cirurgias de catarata (adulto e infantil), retina (vitrectomia), laser personalizado (LASIK e PRK), exérese de pterígio e tumores palpebrais, procedimentos para ceratocone, cirurgia de estrabismo e luz pulsada para olho seco.

Tratamentos
Tratamentos que a Dra. Fernanda realiza:
1 - Cirurgia de catarata
Cirurgia de catarata
A cirurgia de catarata é um procedimento oftalmológico realizado para remover o cristalino opaco e restaurar a visão. A opacificação do cristalino, conhecida como catarata, pode causar visão embaçada, sensibilidade à luz e, em casos avançados, cegueira. A única forma de tratamento eficaz é a cirurgia, que substitui o cristalino por uma lente intraocular artificial.
Causas e fatores de risco
A catarata pode se desenvolver devido ao envelhecimento natural do olho, mas também pode ser causada por fatores como diabetes, exposição excessiva aos raios UV, uso prolongado de corticosteroides e traumas oculares. Além disso, pessoas com histórico familiar da doença ou que já passaram por cirurgias oculares têm maior risco de desenvolvê-la.
Sintomas
Os principais sintomas da catarata incluem:
- Visão embaçada ou nublada.
- Dificuldade para enxergar à noite.
- Sensibilidade aumentada à luz e brilho.
- Cores desbotadas ou amareladas.
- Necessidade frequente de trocar os óculos ou lentes de contato.
Se esses sintomas estiverem interferindo na qualidade de vida, a avaliação de um oftalmologista é essencial para determinar a necessidade da cirurgia.
Quem precisa fazer a cirurgia?
A cirurgia de catarata é indicada para pessoas cuja perda visual afeta atividades diárias, como ler, dirigir ou realizar tarefas cotidianas. Embora a doença possa progredir lentamente, o tratamento precoce pode evitar complicações e melhorar significativamente a qualidade de vida.
Como é feita a cirurgia?
A cirurgia de catarata é segura, rápida e realizada com anestesia local. Os principais métodos incluem:
- Facoemulsificação: Técnica mais comum, onde uma pequena incisão é feita e a catarata é fragmentada por ultrassom antes de ser removida. Em seguida, uma lente intraocular artificial é implantada.
- Cirurgia extracapsular: Indicado para cataratas muito avançadas, envolve uma incisão maior para remover o cristalino em um único bloco antes de inserir a lente intraocular.
- Cirurgia a laser: Opção mais moderna que utiliza laser de femtosegundo para realizar cortes precisos e auxiliar na remoção da catarata.
Recuperação e cuidados pós-operatórios
A recuperação da cirurgia de catarata geralmente é rápida, mas requer alguns cuidados, como:
- Uso de colírios prescritos pelo médico para evitar infecções e inflamações.
- Evitar esfregar os olhos ou realizar esforços físicos intensos.
- Proteger os olhos da luz intensa e da poeira nos primeiros dias.
- Comparecer às consultas de acompanhamento para monitorar a cicatrização.
A cirurgia de catarata é um procedimento seguro e eficaz, permitindo que milhões de pessoas recuperem a visão e melhorem sua qualidade de vida. Se você apresenta sintomas da doença, consulte um oftalmologista para avaliar a necessidade do tratamento.
2 - Retinopatia Diabética
Retinopatia Diabética
A retinopatia diabética é uma complicação ocular causada pelo diabetes, caracterizada por danos progressivos aos vasos sanguíneos da retina. Se não for diagnosticada e tratada a tempo, pode levar à perda parcial ou total da visão.
Causas e fatores de risco
A retinopatia diabética ocorre devido ao alto nível de glicose no sangue, que enfraquece os vasos sanguíneos da retina, causando vazamento de fluidos, hemorragias e formação de novos vasos anormais. Os principais fatores de risco incluem:
- Controle inadequado do diabetes.
- Hipertensão arterial.
- Níveis elevados de colesterol.
- Longo tempo de diagnóstico do diabetes.
- Tabagismo.
Pessoas com diabetes tipo 1 e tipo 2 devem fazer exames oftalmológicos regulares para detectar a doença precocemente.
Sintomas
Nos estágios iniciais, a retinopatia diabética pode não apresentar sintomas. Com a progressão da doença, podem surgir:
- Visão embaçada ou distorcida.
- Manchas escuras ou pontos flutuantes no campo visual.
- Dificuldade para enxergar em ambientes com pouca luz.
- Perda gradual da visão.
Se perceber qualquer um desses sinais, procure um oftalmologista imediatamente para avaliação.
Quem precisa de tratamento?
O tratamento é indicado para pacientes com sinais de progressão da doença, especialmente nos casos em que há risco de complicações, como o edema macular diabético, que pode comprometer a visão central. O diagnóstico precoce é essencial para evitar danos irreversíveis.
Tratamentos disponíveis
O tratamento da retinopatia diabética varia conforme a gravidade da doença e pode incluir:
- Controle rigoroso do diabetes: Manter os níveis de glicose, pressão arterial e colesterol sob controle é fundamental para evitar a progressão da doença.
- Fotocoagulação a laser: Utilizada para selar vasos sanguíneos danificados e impedir vazamentos.
- Injeções intravítreas: Medicamentos antiangiogênicos são aplicados diretamente no olho para reduzir o inchaço da retina e impedir a formação de novos vasos anormais.
- Vitrectomia: Cirurgia indicada para casos mais graves, onde há hemorragia vítrea ou descolamento de retina associado.
Importância do diagnóstico precoce
A retinopatia diabética pode ser silenciosa nos estágios iniciais, por isso exames oftalmológicos regulares são essenciais para pacientes diabéticos. Quanto mais cedo a doença for detectada, maiores as chances de preservar a visão.
Se você tem diabetes, consulte um oftalmologista pelo menos uma vez por ano. O acompanhamento adequado pode fazer a diferença na prevenção da cegueira e na manutenção da sua saúde ocular.
3 - Descolamento de retina
Descolamento de retina:
A retina se separa da sua posição normal. Essa separação impede que a retina receba nutrientes e oxigênio adequados, comprometendo a visão e, se não tratada rapidamente, pode levar à perda permanente da visão no olho afetado.
Causas e fatores de risco
O descolamento de retina pode ser causado por diferentes fatores, como traumas oculares, doenças pré-existentes, como a retinopatia diabética, ou alterações relacionadas ao envelhecimento, como o descolamento do vítreo (gel que preenche o interior do olho). Pessoas com histórico familiar da doença, alto grau de miopia ou que já passaram por cirurgias oculares, como a de catarata, têm maior risco de desenvolver essa condição.
Sintomas
Os sintomas do descolamento de retina incluem:
- Sensação de flashes de luz no campo visual.
- Surgimento de “moscas volantes” (pontos ou manchas flutuantes).
- Sombreamento ou perda parcial da visão, geralmente em forma de uma cortina escura.
Esses sinais devem ser considerados uma emergência médica, e o oftalmologista deve ser procurado imediatamente.
Quem precisa fazer o tratamento?
O tratamento do descolamento de retina é indicado para qualquer pessoa diagnosticada com essa condição, pois é a única forma de evitar danos permanentes à visão. Ele é essencial principalmente para pacientes que apresentam descolamento parcial ou completo da retina, sintomas progressivos ou risco elevado de complicações.
Tratamentos disponíveis
O tratamento do descolamento de retina geralmente exige intervenção cirúrgica. Entre os procedimentos mais comuns estão:
- Fotocoagulação a laser: Utilizada para tratar pequenos rasgos ou buracos na retina antes que o descolamento se agrave.
- Crioterapia: Congela a área danificada da retina, ajudando a selar os rasgos.
- Vitrectomia: Remove o vítreo danificado e reposiciona a retina com o auxílio de gás ou óleo de silicone.
- Retinopexia pneumática: Consiste em injetar uma bolha de gás dentro do olho para pressionar a retina de volta ao lugar.
- Cerclagem escleral: Uma banda de silicone é colocada ao redor do olho para aliviar a tensão na retina e mantê-la em posição.
Importância do diagnóstico precoce
O sucesso do tratamento está diretamente ligado à rapidez com que o diagnóstico é realizado. Quanto mais cedo o descolamento for tratado, maiores as chances de preservar a visão.
Se você notar sintomas relacionados ao descolamento de retina, procure um oftalmologista imediatamente. O tratamento rápido é crucial para proteger sua saúde ocular e evitar consequências irreversíveis.
4 - Presbiopia
Presbiopia
A presbiopia é uma condição ocular associada ao envelhecimento, caracterizada pela dificuldade em enxergar de perto. Geralmente começa a se manifestar a partir dos 40 anos, afetando atividades como leitura e uso de dispositivos eletrônicos.
Causas e fatores de risco
A presbiopia ocorre devido à perda gradual da elasticidade do cristalino, a lente natural do olho responsável pelo foco. Com o tempo, ele se torna menos flexível, dificultando o ajuste necessário para ver objetos próximos com nitidez. Os principais fatores de risco incluem:
- Envelhecimento (principal causa).
- Histórico familiar de presbiopia.
- Condições como diabetes e doenças cardiovasculares.
- Uso prolongado de certos medicamentos, como antidepressivos e diuréticos.
Sintomas
Os principais sintomas da presbiopia incluem:
- Dificuldade para enxergar objetos próximos.
- Necessidade de afastar livros, celulares e cardápios para focar melhor.
- Cansaço visual e dores de cabeça após atividades que exigem esforço para perto.
- Maior sensibilidade à luz ao tentar ler em ambientes iluminados.
Se esses sintomas estiverem interferindo no dia a dia, um exame oftalmológico é essencial para avaliar a melhor forma de correção.
Quem precisa de tratamento?
O tratamento da presbiopia é recomendado para qualquer pessoa que sinta dificuldades para enxergar de perto. Embora a condição seja natural e inevitável com o envelhecimento, existem diferentes opções para compensar a perda da acomodação visual.
Tratamentos disponíveis
O tratamento da presbiopia pode ser feito de diversas maneiras, dependendo das necessidades individuais:
- Óculos de leitura: Opção simples e eficaz para quem não usa correção para longe.
- Lentes multifocais ou bifocais: Indicadas para quem já tem outros problemas refrativos, como miopia ou astigmatismo.
- Lentes de contato multifocais: Alternativa para quem prefere evitar o uso de óculos.
- Cirurgia refrativa: Procedimentos como a monovisão a laser ou implante de lentes intraoculares podem ser indicados para correção definitiva.
Importância do acompanhamento oftalmológico
Embora a presbiopia seja uma condição natural do envelhecimento, o acompanhamento oftalmológico é fundamental para garantir a melhor adaptação ao tratamento e descartar outras alterações oculares.
Se você está percebendo dificuldades para enxergar de perto, procure um oftalmologista para avaliar a melhor solução para o seu caso e manter sua qualidade de vida.
5 - Ceratocone
Ceratocone
O ceratocone é uma doença ocular progressiva que afeta a córnea, tornando-a mais fina e causando um formato irregular em forma de cone. Essa alteração prejudica a visão, resultando em embaçamento e distorção das imagens. Se não for tratado, pode levar à perda significativa da acuidade visual.
Causas e fatores de risco
O ceratocone ocorre devido a uma fragilidade estrutural da córnea, que a torna progressivamente mais fina e irregular. Embora sua causa exata ainda não seja totalmente compreendida, alguns fatores de risco incluem:
- Predisposição genética (histórico familiar).
- Esfregar os olhos com frequência e intensidade.
- Alergias oculares que causam coceira intensa.
- Doenças do colágeno, como Síndrome de Down e Marfan.
A condição geralmente se manifesta na adolescência e pode progredir até a idade adulta.
Sintomas
Os principais sintomas do ceratocone incluem:
- Visão embaçada e distorcida.
- Sensibilidade à luz e ao brilho.
- Dificuldade para enxergar à noite.
- Troca frequente do grau dos óculos.
- Percepção de imagens duplicadas (monovisão).
Se houver suspeita de ceratocone, é fundamental procurar um oftalmologista para um diagnóstico preciso.
Quem precisa de tratamento?
O tratamento é essencial para qualquer pessoa diagnosticada com ceratocone, especialmente em estágios iniciais, quando há mais opções para estabilizar a progressão da doença. Quanto mais cedo o tratamento for iniciado, melhor será a preservação da visão.
Tratamentos disponíveis
O tratamento do ceratocone varia de acordo com a gravidade da condição e pode incluir:
- Óculos ou lentes de contato: Indicado para casos leves, ajudando a corrigir a visão.
- Lentes de contato rígidas ou esclerais: Opção para estágios moderados, proporcionando melhor adaptação à córnea irregular.
- Crosslinking: Procedimento minimamente invasivo que fortalece a córnea e impede a progressão da doença.
- Anéis intracorneanos: Pequenos anéis de plástico inseridos na córnea para melhorar sua curvatura e regularidade.
- Transplante de córnea: Indicado em casos avançados, quando outros tratamentos não são mais eficazes.
Importância do diagnóstico precoce
O ceratocone pode progredir ao longo dos anos, tornando o diagnóstico precoce essencial para evitar complicações. Exames oftalmológicos regulares permitem detectar a doença em estágios iniciais e iniciar o tratamento adequado para preservar a qualidade da visão.
Se você notar mudanças frequentes no grau dos óculos ou dificuldades para enxergar com nitidez, consulte um oftalmologista para avaliar sua saúde ocular.
6 - Cirurgia Refrativa
Cirurgia Refrativa
A cirurgia refrativa é um procedimento oftalmológico que corrige erros de refração, como miopia, hipermetropia e astigmatismo, eliminando ou reduzindo a necessidade de óculos e lentes de contato. A técnica utiliza laser para remodelar a córnea e melhorar o foco da luz na retina, proporcionando visão mais nítida.
Quem pode fazer a cirurgia?
A cirurgia refrativa é indicada para pessoas que desejam reduzir a dependência de óculos e atendem a critérios específicos, como:
- Idade mínima de 18 anos.
- Grau de refração estabilizado nos últimos 12 meses.
- Córnea com espessura adequada.
- Ausência de doenças oculares, como ceratocone e glaucoma.
O oftalmologista realiza exames detalhados para avaliar a viabilidade do procedimento.
Tipos de cirurgia refrativa
Existem diferentes técnicas para a correção visual a laser:
- LASIK: Método mais popular, onde um flap (fina camada da córnea) é levantado para aplicação do laser e depois reposicionado. Proporciona recuperação rápida.
- PRK: Técnica indicada para córneas mais finas. O epitélio da córnea é removido antes da aplicação do laser, e a recuperação leva alguns dias a mais.
- SMILE: Procedimento minimamente invasivo, que realiza um pequeno corte na córnea para remodelação. Possui recuperação rápida e menor risco de complicações.
Além dessas opções a laser, há cirurgias com implante de lentes intraoculares para casos mais complexos.
Como é o pós-operatório?
A recuperação varia conforme o tipo de cirurgia, mas os cuidados incluem:
- Uso de colírios prescritos para evitar inflamação e infecção.
- Evitar coçar os olhos ou praticar atividades intensas nos primeiros dias.
- Proteger os olhos da luz forte e poeira.
- Comparecer às consultas de acompanhamento para monitoramento da cicatrização.
A maioria dos pacientes percebe melhora significativa na visão em poucos dias, com resultados definitivos em algumas semanas.
Benefícios da cirurgia refrativa
- Melhora da qualidade de vida, eliminando ou reduzindo a dependência de óculos.
- Procedimento rápido e seguro, com poucos minutos de duração.
- Recuperação rápida na maioria dos casos.
Se você deseja corrigir seu grau e quer saber se a cirurgia refrativa é a melhor opção para o seu caso, consulte um oftalmologista para uma avaliação detalhada.
7 - Pterígio
Pterígio
O pterígio é uma alteração ocular caracterizada pelo crescimento anormal de um tecido fibroso e vascularizado sobre a córnea, geralmente na região próxima ao canto interno dos olhos. Embora seja benigno, pode causar desconforto, irritação e, em casos avançados, comprometer a visão.
Causas e fatores de risco
O pterígio está associado à exposição prolongada a fatores ambientais agressivos, como:
- Radiação ultravioleta (sol).
- Poeira, vento e poluição.
- Olhos secos e irritação crônica.
Pessoas que passam muito tempo ao ar livre sem proteção ocular têm maior risco de desenvolver a condição.
Sintomas
Os principais sintomas do pterígio incluem:
- Vermelhidão e irritação nos olhos.
- Sensação de areia ou corpo estranho.
- Crescimento visível de um tecido esbranquiçado sobre a córnea.
- Em casos avançados, visão embaçada ou distorcida.
Caso o pterígio esteja causando desconforto ou afetando a visão, um oftalmologista deve ser consultado para avaliação.
Quem precisa de tratamento?
Nem todos os casos de pterígio precisam de tratamento imediato. Em casos leves, apenas o uso de colírios lubrificantes e medidas de proteção ocular podem ser suficientes. No entanto, a cirurgia pode ser indicada se:
- O crescimento do pterígio estiver avançando em direção ao centro da córnea.
- Houver comprometimento da visão.
- Os sintomas de irritação forem persistentes e não melhorarem com tratamento clínico.
Tratamentos disponíveis
O tratamento do pterígio pode incluir:
- Colírios lubrificantes ou anti-inflamatórios: Para aliviar os sintomas de irritação e secura.
- Uso de óculos escuros: Para proteger os olhos da radiação UV e reduzir o risco de progressão.
- Cirurgia para remoção do pterígio: Indicada nos casos em que há impacto na visão ou grande desconforto. O procedimento consiste na retirada do tecido e, frequentemente, no enxerto conjuntival para reduzir as chances de recidiva.
Importância da prevenção
A melhor forma de prevenir o pterígio é proteger os olhos da exposição excessiva ao sol e a fatores irritantes. Algumas medidas importantes incluem:
- Usar óculos de sol com proteção UV sempre que estiver ao ar livre.
- Evitar exposição prolongada a poeira, vento e poluição.
- Manter os olhos lubrificados, especialmente em ambientes secos.
Se você percebeu o crescimento de um tecido na superfície do olho ou sente desconforto ocular frequente, consulte um oftalmologista para um diagnóstico e acompanhamento adequado.
8 - Olho seco
Olho Seco
A síndrome do olho seco é uma condição ocular caracterizada pela baixa produção ou rápida evaporação das lágrimas, resultando em desconforto, irritação e, em casos mais graves, danos à superfície ocular.
Causas e fatores de risco
O olho seco pode ter diversas causas, sendo as mais comuns:
- Envelhecimento natural, especialmente após os 50 anos.
- Uso prolongado de telas (celular, computador, TV), reduzindo a frequência do piscar.
- Exposição a ambientes secos, com ar-condicionado ou vento.
- Uso de lentes de contato por longos períodos.
- Doenças como artrite reumatoide e síndrome de Sjögren.
- Efeito colateral de medicamentos, como antidepressivos e anti-histamínicos.
Sintomas
Os principais sintomas do olho seco incluem:
- Sensação de areia ou corpo estranho nos olhos.
- Vermelhidão e irritação ocular.
- Lacrimejamento excessivo (resposta do organismo à secura).
- Sensibilidade à luz.
- Visão embaçada, principalmente ao fim do dia.
Se os sintomas forem persistentes, um oftalmologista deve ser consultado para avaliar o tratamento adequado.
Quem precisa de tratamento?
O tratamento é indicado para qualquer pessoa que tenha sintomas frequentes de olho seco, pois a falta de lubrificação pode levar a complicações, como inflamações e lesões na córnea.
Tratamentos disponíveis
O tratamento varia de acordo com a gravidade do olho seco e pode incluir:
- Uso de colírios lubrificantes (lágrimas artificiais): Para aliviar a secura e manter a hidratação ocular.
- Compressas mornas e higiene palpebral: Melhoram a qualidade da lágrima e desobstruem as glândulas que produzem a camada oleosa.
- Suplementação com ômega-3: Pode ajudar a reduzir a inflamação e melhorar a produção de lágrimas.
- Uso de umidificadores de ar: Para minimizar o ressecamento causado por ambientes climatizados.
- Tampões de pontos lacrimais: Pequenos dispositivos inseridos nos canais lacrimais para reduzir a drenagem da lágrima e aumentar a lubrificação dos olhos.
- Medicamentos prescritos: Em casos mais severos, o oftalmologista pode indicar colírios anti-inflamatórios ou imunomoduladores.
Importância da prevenção
Algumas medidas ajudam a prevenir ou aliviar os sintomas do olho seco:
- Fazer pausas frequentes ao usar telas e piscar mais vezes conscientemente.
- Proteger os olhos do vento e da exposição prolongada ao ar-condicionado.
- Beber bastante água e manter uma alimentação equilibrada.
- Evitar o uso excessivo de colírios vasoconstritores (colírios “para olhos vermelhos”), pois podem piorar o ressecamento.
Se você sente desconforto ocular recorrente, consulte um oftalmologista para um diagnóstico preciso e o melhor tratamento para seu caso.
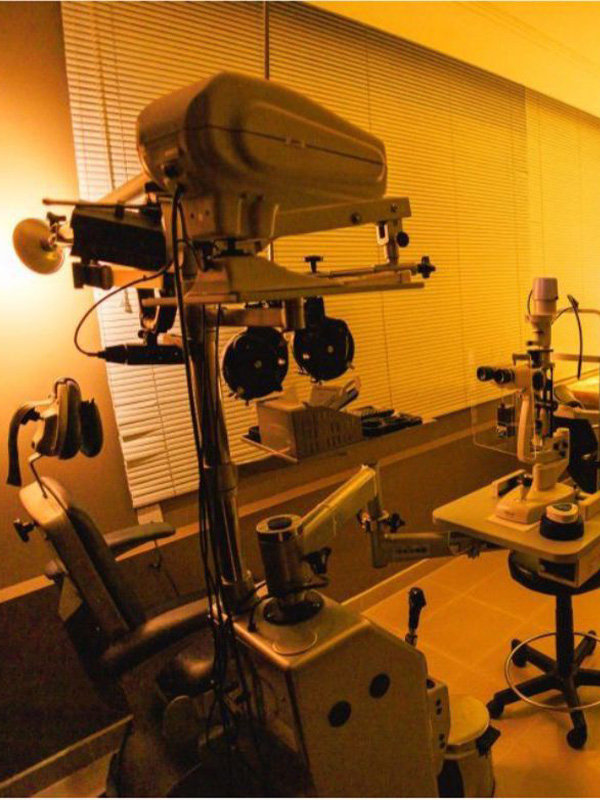
A Clínica
O espaço que você será recebido(a):





Depoimentos
O que dizem sobre meu atendimento:
















Perguntas Frequentes
Separamos algumas das principais perguntas frequentes aqui.
Se ainda tíver dúvidas, clique no botão abaixo e fale conosco, será um prazer atendê-lo.
O que esperar da minha primeira consulta?
Como a responsável pelo seu acompanhamento, estarei aqui para ouvir suas preocupações e discutir suas condições de saúde.
Comprometida com você, elaboraremos um plano de tratamento que atenda suas necessidades. O objetivo é sua qualidade de vida! É estar junto com você na sua jornada!
O que devo levar para a consulta?
Esteja atento ao horário da consulta. Caso tenha, leve exames anteriores; avaliações profissionais anteriores. Não esqueça de anotar suas dúvidas e angústias para compartilhar comigo.
Como posso enviar resultados? E se precisar de documentos assinados pelo médico?
Após ser avaliada(o) por mim; caso necessário, poderá levar exames na consulta de retorno. Ou mesmo enviar via WhatsApp.
Posso levar algum acompanhante?
Com certeza. Fique a vontade para estar nas consultas comigo acompanhada(o) de pessoas de sua confiança. Será um prazer.
É possível ser atendido(a) por teleconsulta?
Sim. Estamos preparados ao atendimento por Telemedicina.
É uma ferramenta muito útil e mais uma facilidade ao acompanhamento no conforto de sua casa ou quando regiões distantes.
Quais as formas de pagamento?
Entre em contato com nossa equipe de recepção. Passaremos todos os valores e formas de pagamento. Temos formas cada vez mais confortáveis para que você consiga ter o acompanhamento de excelência que sua Saúde merece.
Tem atendimentos por planos de saúde?
Atendemos diversos planos de saúde e convênios
Sabemos o quanto é importante ter acesso a um atendimento de qualidade com profissionais especializados. Pensando nisso, nosso consultório trabalha com uma ampla variedade de planos de saúde e convênios, proporcionando mais comodidade e segurança para você.
Confira alguns dos planos que atendemos:
SINAM | Ambep | ASPP | Abra Saúde | Amil | Assefaz | Angeli | Care Plus | CAAPR | Cassi
Fundação Copel | Fundação Sanepar | Gama Saúde | Geap | Itaipu Binacional | Itaú | Judicemed | Nosso Lar Med
Petrobras Petróleo | Promed | Saúde Caixa | Saúde S/A | SecoviMed | Sindicato dos Bancários e Financeiros | Oporto Seguro
SMCP | VIMED | VOAM | SOLUMED | Qually Med Pro
Se o seu plano está na lista, entre em contato para agendar sua consulta. Caso tenha dúvidas sobre cobertura ou procedimentos, nossa equipe está à disposição para auxiliar.
Atendimento de excelência, com mais acessibilidade e conforto para você.
Blog
Meus Artigos
Miopia: O Que É, Causas, Sintomas e Tratamentos
A miopia é um erro refrativo comum que afeta a visão de longe, tornando os...

Oftalmologia: o que faz um médico oftalmologista?
A oftalmologia é a especialidade médica responsável pelo diagnóstico, tratamento e prevenção de doenças relacionadas...

Tudo o que você precisa saber sobre o oftalmologista
Cuidar da saúde ocular é essencial para garantir uma boa qualidade de vida. Mas você...
